RIF(反復着床不全)
- HOME
- RIF(反復着床不全)
1.反復着床不全とは
体外受精において、40歳未満の方が良好な受精卵(胚)を4回以上移植した場合、80%以上の方が妊娠されるといわれている。
よって、良好な胚を4個以上かつ3回以上移植しても妊娠しない場合を「反復着床不全:repeated implantation failure:RIF」といいます。
受精卵(胚)側の原因
胚の染色体異常が原因で着床しないことが多いのですが、胚の染色体異常を「治す」治療は存在しません。
現在、着床しないことを繰り返したり、初期流産を繰り返す患者さんに対して、胚の染色体の数に異常がないかどうかを調べ、正常染色体胚を選んで移植するという「着床前スクリーニング」が、有効な治療法になるかどうか日本で臨床研究が行われています。
子宮側の原因・治療方法
子宮内膜ポリープ、子宮筋腫、卵管留水腫、子宮腺筋症、子宮内腔癒着、子宮形態異常
→超音波検査・子宮鏡・手術療法
抗リン脂質抗体症候群、凝固能異常、ネオセルフ抗体
→抗凝固療法
自己免疫抗体異常
→免疫療法、漢方治療
ホルモン異常(高プロラクチン血症、甲状腺機能異常、黄体機能不全)
→各種ホルモン治療
子宮内膜受容能異常(着床の窓 implantation window の問題)
→子宮内膜受容能検査(ERA)後移植日の再検討
慢性子宮内膜炎
→EMMA、ALICE、抗生物質
受精卵を受け入れる免疫寛容の異常
→N K細胞活性、免疫検査(Th1/Th2 細胞、ビタミンD)
具体的な治療法
慢性子宮内膜炎
反復着床不全の約30%に慢性子宮内膜炎を認めると言われています。
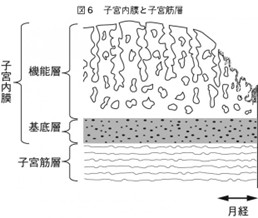
子宮内膜炎とは、子宮内膜に炎症が起きている病態をいいます。
細菌感染が子宮内膜炎の主な要因です。
感染状況により急性子宮内膜炎と慢性子宮内膜炎とに分けられます。
子宮内膜の機能層と呼ばれる部分は月経の度にはがれて体外に出ていき、
子宮内膜はまた新しく作られるということが繰り返されるため、炎症が起きることはほとんどありません。
そのため、急性子宮内膜炎では、月経時に子宮内膜がはがれるとともに一緒に細菌も体外へ出ていき、自然に治る場合があります。
一方、慢性子宮内膜炎は、細菌が子宮の中の基底層にまで入って、再度子宮内膜が作られるごとに感染するもので、自然には治りません。
慢性子宮内膜炎は、ほとんどの人に自覚症状がなく、自分では分からない場合があります。
慢性子宮内膜炎の罹患率は約0.8~19%といわれています。
高度な不妊治療である生殖補助医療(ART)を受けている方の約15-20%の頻度で、胚移植を何度しても着床しない方が存在し、反復着床不全(RIF)と定義されます。その14–67.5%の方に慢性子宮内
膜炎があり、反復流産の方でも9.3–67.6%に慢性子宮内膜炎があると報告されております。
このため慢性子宮内膜炎は、反復着床不全や流産を繰り返す原因のひとつであると考えられます。
慢性子宮内膜炎の診断
慢性子宮内膜炎の診断のためには、今までは子宮鏡検査、組織学的検査や細菌培養行ってきましたが、この3つの検査には全て検出限界があります。
細菌の培養検査で菌をすべて検出できる可能性は限られています。もし細菌が子宮内に存在していても培養検査でそれを検出できるのは50%程度です。
最近は培養ではなく細菌の遺伝子を検出する方法が開発されました。EMMA+ALICE検査です。
近年の研究で、子宮内膜の細菌叢の存在が明らかにされ、子宮腔の菌共生バランスが崩れると、ARTの治療成績不良に関連することが示されています。
特に、子宮内膜の乳酸桿菌(Lactobacilli)レベルの変化が、不妊の一因となっていることが示唆されています。EMMA検査では、子宮の細菌環境が胚移植に最適な状態であるかどうかを判定することができます。
ALICE検査は細菌感染による慢性子宮内膜炎の原因菌を調べる検査です。原因となる10種類の細菌の有無とその割合を調べることで治療することが可能です。
A R Tを受けている方でなかなか妊娠しないひとはEMMA+ ALICE検査を受けることをお勧めします。
治療
1.抗生剤
ドキシサイクリン(ビブラマイシン®︎,100mg)1日2回×14日間を使用し、
改善しなければシプロフロキサシン(シプロキサン®︎,200mg)+メトロニダゾール(フラジール®︎,250mg)1日2回×14日間、または、アジスロマイシン(1000㎎)等を投与
2.プロバイオティクス治療
乳酸菌に代表される善玉菌を接種することで、子宮内の微生物環境を整えます。善玉菌を摂取することで、体内の微生物環境をコントロールしていきます。最近注目を浴びてきている新しい治療法です。
乳酸菌製剤は抗生剤が無効な耐性菌に対しても有効性がある可能性があります。また抗生物質の耐性を持つ耐性菌の出現を防ぐ効果があると言われています。
乳酸菌といっても多種類があり多くのサプリメーカが販売していますが、製品の多くは菌の活性が低く全く有効でないものもあります。
Th1/Th2
正常妊娠では胎児・胎盤を異物とみなし攻撃するTh1細胞が減少しTh2細胞が優位になり妊娠が維持されます。
半分が精子由来である受精卵を受け入れる女性の免疫寛容が、妊娠にとって重要です。実際にRIF患者と妊孕能正常の女性のTh1/Th2細胞比を比較するとRIF患者が有意に高くなっています。
1.Th1
Th1の働きは、細胞やウイルスなどの「異物」に対して反応します。
異物を除外するために、抗体を作るように指示を出し、異物を排除していきます。
またこの時、一度作った抗体は記憶しているので、同じ異物が二度と侵入してこないように抗体を保持します。
これを抗原抗体反応といいます。
Th1が指令を出す際に産生されるサイトカインが、インターフェロンガンマ(IFN-γ)と呼ばれるものです。
2.Th2
Th2の働きは、アレルゲンに反応します。
Th2が指令を出す際に産生されるサイトカインが、インターロイキン4(IL-4)と呼ばれるものです。
Th1に偏ると炎症や自己免疫反応が起きやすくなり、Th2に偏るとアレルギーが起きやすくなります。
これらのTh1・Th2はどちらかの働きが過剰にならないように、IFN-γとIL-4のサイトカインがお互いの働きを抑制しあうように働き、免疫のバランスを保っていると考えられています。
正常妊娠では胎児・胎盤を異物とみなし攻撃するTh1細胞が減少しTh2細胞が優位になり妊娠が維持されます。
半分が精子由来である受精卵を受け入れる女性の免疫寛容が、妊娠にとって重要です。
また、実際にRIF患者と妊孕能正常の女性のTh1/Th2細胞比を比較するとRIF患者が有意に高いです。
NakagawaらはTh1/Th2比が高いRIFの患者に免疫抑制剤であるタクロリムスを併用し胚移植を施行した妊娠率が63.6%と非常に高いことを報告しています。
タクロリムスはTh1細胞を優位に低下させTh1/Th2バランスを制御し受精卵に対する拒絶反応を避けることで、着床に至ると予想されます。
ビタミンD
ビタミンDの欠乏した不妊患者がRIFと関係している報告があり、ビタミンDは免疫寛容に関連するTh2細胞やヘルパーT細胞を調節する制御性T細胞を増やし、一方、免疫拒絶に関連するTh1細胞を抑制することが報告されています。
ビタミンDは卵巣機能や着床をなどに影響するため、妊娠を考えている方には特に重要なビタミンです。
ネオセルフ抗体とは
不妊症・不育症の原因の1つとして近年新たに発見された抗体です。
この抗体は血管の炎症を引き起こすことにより血小板や好中球が活性されろことで、動静脈に血栓ができやすくなり、胎盤内の血流低下を引き起こし、その結果不妊症・不育症となると考えられています
反復着床不全の方、子宮内膜症に罹患している不妊症の方の約30%が、不育症の方(原因不明)の約20%が検査陽性であると確認されています。血栓を予防する治療によって、不妊症の方は妊娠成功率が31%程度増加、不育症の方は生児獲得率が37%程度増加する研究成果が報告されています。
末梢血NK細胞活性
NK細胞(natural killer cell ナチュラルキラー細胞)は妊娠の維持に必要な免疫寛容に関与します。、妊娠すると活性が比較的弱いNK細胞が子宮内膜へ移動することで、胎児を外敵から守ろうと働いてくれます本来NK細胞は体をウィルスなどの病原体から守る役割をしていますが、何らかの理由で活性の強いNK細胞が子宮内膜へ移行した場合、胎児や胎盤を外敵とみなし、攻撃をして体外へ排出しようと働いてしまいます。
しかし、NK細胞活性が亢進すると血管新生の誘導が障害されたり、胎児を異物として排除しようとしたりして流産が引き起こされることが指摘されています。
末梢血NK細胞活性は不妊症や不育症患者において高値であると言われており、特に反復流産の経験がある患者様は流産既往のない患者様よりも有意に高いという報告もあります。
子宮内膜受容能検査(ERA)とは
ERAは、良好胚を移植しているのに繰り返して着床しない反復着床不成功の方に対して行う検査のひとつです。
着床障害の原因には、
- 子宮内膜ポリープ、筋腫、卵管留水腫、慢性子宮内膜炎
- 抗リン脂質抗体症候群、凝固能異常、自己免疫抗体異常
- ホルモン異常(高プロラクチン血症、甲状腺機能異常、黄体機能不全)
- 子宮内膜と胚のクロストークの問題
などがあり、それぞれに治療が存在します。
しかし、それらの治療を行ってもなお着床しない患者さんがおられます。
近年、着床障害の検査のひとつとして子宮内膜受容能検査(ERA)が注目されるようになってきました。
1.ERA検査の目的
ERA検査はIgenomix社が特許を取得した診断技術です。
検査の目的は「子宮の着床の窓(着床ウィンドウ)を特定すること」です。
原因不明の反復着床不全(良質な受精卵を移植しても妊娠に至らない場合)の原因として、【子宮内膜の着床の窓(着床ウィンドウ)が一致していない】という可能性が考えられます。
原因不明の反復性着床障害(良質な受精卵を複数回移植しても妊娠に至らない場合)の原因として子宮内膜の【着床の窓(着床ウィンドウ)】が一致していないという報告が2014年にスペインのIVI Valenciaという施設から発信されました。
【着床の窓(着床ウィンドウ)】つまり子宮内膜に受精卵が着床できる時間や時期は個人差があり、適切な時期に移植することにより妊娠が可能になるのではないかというものです。
Igenomix社によると全世界3万を超える臨床例によって、ERA検査を受けられた方の30%近くが着床の窓(着床ウィンドウ)の時期がずれていたという結果が分かっています。
当院ではERA検査をすることにより各患者様における【着床の窓(着床ウィンドウ)】の結果から移植の時期を判断し、妊娠・出産をしていただくため実施しております。
2.ERA検査の背景
これまでは【着床の窓(着床ウィンドウ)】を知る手段として子宮内膜日付診(組織学的基準に基づく方法)というものが一般的でした。
しかしこの検査では正確に判断し移植時期を決定できるものではありませんでした。
ERA検査は患者様の子宮内膜組織より抽出したRNA産物をNGS(次世代シーケンサー)を用い、236個の発現遺伝子を解析することにより【着床の窓(着床ウィンドウ)】を明らかにすることが可能になりました。
ERA検査を受けられた方の30%近くが【着床の窓(着床ウィンドウ)】の時期がずれていたという結果が分かってきております。
3.ERA検査の方法
融解胚移植を行う周期と同様にホルモン剤を使用し内膜を調整します。
黄体ホルモン剤を使用開始後5日目にカニューレというチューブ様の器具で子宮内膜の組織を少量採取します。この検査周期では移植は行いません。
採取は5分程度です。組織採取には少し痛みがともないます。痛みに弱い方は事前に鎮痛剤を処方します。
当日は性交・入浴は不可、シャワーは可能です。検査結果がでるまで2~3週間かかります。

4.ERA検査の結果
子宮内膜を採取した時期の結果がReceptiveの場合、【着床の窓(着床ウィンドウ)】には問題がなく良質な受精卵をこの時期に同じ条件にて移植していくことにより妊娠が期待できます。
Non‐Receptiveとの結果が出た場合は、再検査が必要となります。この場合、検査結果には次回検査時の子宮内膜採取のタイミングの指示が記載されています。
再検査の結果を確認することで患者様個人の最適な移植時期を特定できますので、次回以降の同条件の周期にて良質な受精卵を移植します。
再検査によって最適な移植時期を特定した「個別化された胚移植」を実施した結果、妊娠率が24%向上しています。

子宮内膜マイクロバイオーム(EMMA検査)
EMMA(子宮内膜マイクロバイオーム)検査は、子宮内の細菌環境が胚移植に最適な状態であるかどうかを判定する検査です。
細菌を調べる方法といえば、細菌培養法が最もスタンダードな手法です。
ですが、細菌培養は場所によって20~60%の細菌は培養で検出できないことが分かっています。
しかし、最新の次世代シーケンシング(NGS)技術を用いた子宮内膜細菌叢の分析では、培養可能な細菌も、培養できない細菌も含め検出できます。
EMMA/ALICE検査の生検は、自然周期では月経15~25日目、HRT周期では初回プロジェステロン投与5日後に実施できます。
患者様がERA検査のため子宮内膜生検を受ける場合、同じ子宮内膜検体を用いてEMMA/ALICE検査を実施できますので、検体はERA検査のタイミングに従って採取します。
EMMA検査では、子宮内膜検体における乳酸菌(ラクトバチルス)の割合、子宮内膜検体から特に多く検出された細菌10種類程の割合、子宮内膜の細菌叢が正常(乳酸桿菌の比率が高い)か、異常(乳酸桿菌の比率が低い、あるいは菌叢のバランスが悪い、または病原菌が存在する)かを検査します。
感染性慢性子宮内膜炎(ALICE検査)
ALICE(感染性慢性子宮内膜炎)検査の目的は、慢性子宮内膜炎の原因として特によく認められる細菌を検出することです。
感染性慢性子宮内膜炎の診断は、従来の組織学、子宮鏡、細菌培養の所見に基づいて行われています。
しかし、このような手法では、疾患の原因となる病原菌を正確に特定ができません。
ALICE検査では、分子遺伝学的方法を用いることで、微生物学的レベルで子宮内膜を評価できます。
ALICE検査の方法は、自然周期、ホルモン補充周期の移植の予定日(黄体期4日目・黄体期6日目)に実施します。
ALICE検査の結果は、感染性慢性子宮内膜炎の原因となる特定の細菌検出と数に焦点を当てています。
該当する細菌
エンテロコッカス属菌、腸内細菌科、ストレプトコッカス属菌、スタフィロコッカス属菌、マイコプラズマ属菌、ウレアプラズマ属菌などがあります。この他、クラミジア属菌およびナイセリア属菌などの性感染症に関連する病原菌についても報告されています。
| 費用(税込み) | |
|---|---|
| Trio検査(ERA+EMMA+ALICE) | 176,000円 |
| ERA検査のみ | 131,000円 |
| EMMA+ALICE検査 | 66,000円 |
薬剤料、ホルモン検査、超音波検査費用は上記には含まれていません。
検体不良による再検査について
ERAの検体採取は難しいために稀に検体不良にて再検査になる場合があります。その場合はホルモン薬剤料のみ費用が発生します。
Contactお問い合わせ
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 10:30~12:30 | ||||||
| 17:00~18:30 | / | / |
休診日:木曜日・土曜日午後・日曜日・祝日
※月・水・金曜日は不妊外来のみ19:00まで
【お電話でのお問い合わせ】診療時間は変更になることもあります。詳しくはお電話にてご確認ください。
初めての方も予約制ですので、まずはお気軽に、診療時間内にお電話にてお問い合わせください。

